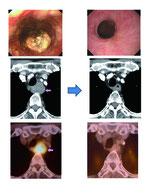
早期発見できればすぐに、大きな病院に
土岐(どき)祐一郎 先生
〈大阪大学医学部消化器外科教授〉
――頑張ればかなり治療できるのですか。
土岐 幸い、食道がんは、抗がん剤と放射線にかなり反応がいいのです。放射線治療ではまれにがんがゼロになることがあります。胃がん、大腸がんで放射線で治したというのはあまり一般的ではありません。
しかし食道がんは放射線で治った人がかなりいるのです。治ることはあるのです。ただ、その確率が悪いだけです。将来は手術に取って代わるくらい、良い放射線治療が出る可能性があります。今のところはそこまでいかないのですが、でも反応は決して悪くはありません。少々大きい人でも、手術できるくらいまで小さくなる症例はよくあります。
一方、抗がん剤では基本的にはがんはゼロにはならないのですが、反応自体は癌の中では良いほうだと思います。
――そうするとNBIによってクリニックで食道がんが見つかれば、すぐ大阪大学へ…。
土岐 進行癌では1カ月置くとかなり進行してしまいます。できるだけ早く、大阪大学にきていただきたい。食道がんを疑った瞬間にすぐ紹介してこられる医師もいます。病理検査をしてCT撮ってとかやっていると、すぐに時間が経ってしまいます。
私達が恐れているのは、がんが一回り大きくなるよりも、体重が1か月で5キロ減って、身体にダメージが大きくて、次の治療がすぐできないことです。まず一旦栄養をつけてから治療をしなければならないのです。
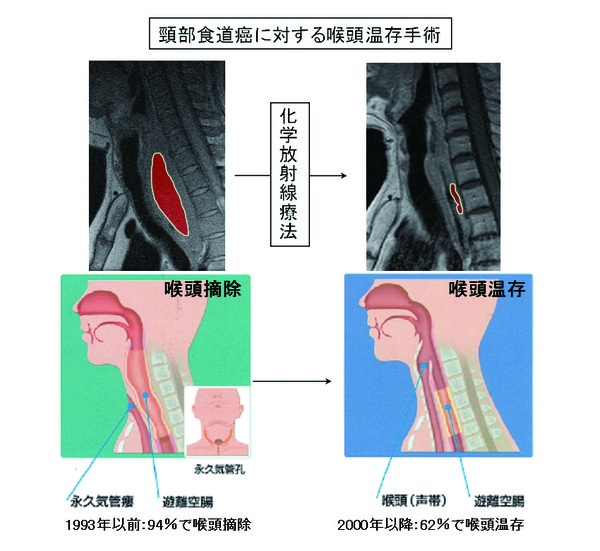
食道がんは昔は三期手術といって、1回目は栄養をつけるために胃に穴を開ける手術、2回目に食道を取る手術、3回目に消化管を作り直す手術を行っていました。それくらいまず栄養をつけるというのが大事なのです。その期間を短くしたいので、開業医の先生が詰まりかかった食道がんを見つけたら、すぐに私達のところへ送っていただきたいのです。
遺伝子診断で、
食道がんの簡略化にも努力
――遺伝子診断で、手術する領域を狭める研究・治療をしておられるとのことですが。
土岐 食道がんの再発、もしくは転移の多くはリンパ節です。食道のがんはきれいに取れたけれど、あとでリンパ節転移で再発するというケースです。
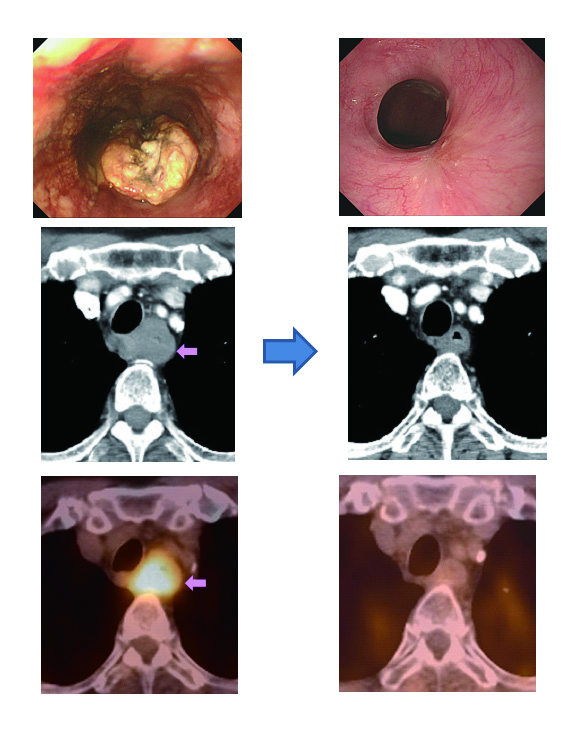
そのために標準治療では、頸部、胸部、腹部のリンパ節をすべてとります。その中で、頸部リンパ節は転移頻度が低い割には手術により声のかすれやむせといった障害が出やすくコストベネフィットの悪いリンパ節なのです。
私達は頸部へのリンパ節転移は上縦隔リンパ節転移を経由するのではないかと考えました。一方遺伝子検査をすると顕微鏡でも見つけにくいごく少量の癌を見つけることができるという方法も同時に開発して、上縦隔リンパ節を遺伝子レベルで調べて、転移がなければ、その上の頸部のリンパ節郭清を省略するという戦略をとっています。
侵襲の大きな食道がんの手術を少しでも小さくする努力の一つです。
――これからの食道がん全体の見通しはどう考えておられますか。
土岐 食道がん全体は今、横ばいか若干増えているくらいです。早いものはできる限り早く見つけて、内視鏡などで手術せずに治す。さらに手術の対象にならなかった方を、手術できるような形にしてあげるのが一つの目標です。
さらに進んで今まで手術できなかったといわれていた人を、できる限り手術できるようにするのが今後の食道がん治療の方向だと思います。
まだまだ胃がんや大腸がんに比べるとかなり遅れています。手術までいかない人が多いのが現状です。
――これからの研究が待たれますね。ありがとうございました。
土岐(どき)祐一郎先生略歴
1961年島根県生まれ。
85年大阪大学医学部卒。
近畿中央病院、
コロンビア大学
プレシビテリアン癌研究所、
府立成人病センターなどを経て、
大阪大学教授。
